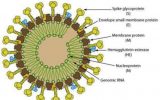
ΤΙΤΛΟΣ ΑΡΘΡΟΥ: Coronavirus infections: Epidemiological, clinical and immunological features and hypotheses
ΣΥΓΓΡΑΦΕΙΣ: Didier Raoult, Alimuddin Zumla, Franco Locatelli, Giuseppe Ippolito, Guido Kroemer
ΠΡΩΤΟΤΥΠΗ ΔΗΜΟΣΙΕΥΣΗ www.cell-stress.com/researcharticles/2020a-raoult-cell-stress/
ΔΗΜΟΣΙΕΥΘΗΚΕ : Cell Stress. 2020 Mar 2
ΣΥΝΟΠΤΙΚΗ ΠΑΡΟΥΣΙΑΣΗ
Οι κορονοϊοί (CoVs) είναι μία μεγάλη οικογένεια που αποτελείται μονής αλυσίδας RNA ιούς. Τέσσερις ανθρώπινοι κορονοϊοί (HCoVs), οι HCoVs που δεν προκαλούν σοβαρό οξύ αναπνευστικό πρόβλημα τύπου SARS (HCoV 229E, NL63, OC43, και HKU1), παρόντες σε όλον τον κόσμο και είναι γνωστό ότι προκαλούν μολύνσεις στην άνω αναπνευστική οδό σε σημαντικό βαθμό. Οι κορονοϊοί που δεν είναι τύπου SARS μπορούν σε κάποιες περιπτώσεις να προκαλέσουν σοβαρά προβλήματα σε αδύναμα άτομα αλλά δεν προκαλούν μεγάλες επιδημίες. Αντιθέτως, οι κορονοϊοί τύπου SARS (όπως SARS-CoV και MERS-CoV) προκαλούν έντονα και σύντομα ξεσπάσματα. Η πρόσφατη επιδημία που οφείλεται στον εξαιρετικά λοιμώδη ιό SARS-CoV 2 και η γρήγορη εξάπλωσή του παγκοσμίως, είναι μεγάλου ενδιαφέροντος. Υπάρχει λιγοστή γνώση πάνω στην ουσιαστική πανδημία που μπορεί να προκληθεί εξ αιτίας αυτού του νέου ιού τύπου SARS. Εικάζεται ότι η επιδημία αυτού του ιού είναι σημαντικά υποτιμημένη και ότι μπορεί να εξαπλωθεί παγκοσμίως με δύο συνέπειες:
Α) συμπλέγματα με σοβαρές μολύνσεις σε αδύναμα άτομα θα μπορούσαν τυχαία να προκύψουν, συνδεόμενα με περιπτώσεις που δεν έχουν αναγνωριστεί
Β) Η τρέχουσα επιδημία θα μπορούσε να περιοριστεί φυσικά σε μία χαμηλού επιπέδου ενδημική φάση όταν ένας συγκεκριμένος αριθμός ατόμων αναπτύξει ανοσία
Η κατανόηση του ρόλου των ατόμων με ήπια συμπτώματα και ο εντοπισμός ασθενών με βάση τον κίνδυνο ανάπτυξης κλινικής εικόνας με σοβαρά συμπτώματα, είναι καθοριστικής σημασίας για την εφαρμογή μέτρων που θα μπορούσαν να περιορίσουν την επιδημία και να μειώσουν την θνησιμότητά της.
Τα κλινικά χαρακτηριστικά των ιών χαμηλής παθογένειας που δεν είναι τύπου SARS, είναι δύσκολο να διακριθούν από εκείνα σε άτομα που έχουν προσβληθεί από τον ιό της γρίπης. Όπως στον ιό της γρίπης αλλά και στον ιό RSV (Respiratory Syncytial Virus), η πλειονότητα των μολύνσεων από τους CoVs συνήθως πρόκειται για σύνδρομα τύπου γρίπης και χωρίς συμπτώματα. Συνεπώς, χωρίς μοριακή διάγνωση αυτές οι ιογενείς ασθένειες του αναπνευστικού, όπου όλες ακολουθούν ένα εποχιακό μοντέλο με περισσότερα περιστατικά τον χειμώνα, κατηγοριοποιούνται ως «κρυολόγημα», ανεξαρτήτως από την αιτιολογία μετάδοσής τους. Οι CoVs που δεν είναι τύπου SARS αποτελούν το 20% των μολύνσεων της άνω αναπνευστικής οδού στους ενήλικες. Ωστόσο οι κορονοϊοί που δεν είναι τύπου SARS μπορούν να προκαλέσουν σοβαρή οξεία μόλυνση στο αναπνευστικό σύστημα (severe acute respiratory illness-SARI) σε ηλικιωμένους, διαβητικούς και σε άτομα με ανοσοκαταστολή για οποιονδήποτε λόγο, παρόλο που δεν προκαλούν μεγάλες επιδημίες παγκοσμίως.
Αντιθέτως, οι εξαιρετικά παθογόνοι SARS-CoV και MERS-CoV έχουν προωθήσει παγκοσμίως έντονα και σύντομα ξεσπάσματα στην κοινότητα και στα νοσοσκομεία. Οι κορονοϊοί τύπου SARS δεν προσαρμόζονται καλά στον ξενιστή και σε αντίθεση με τους ιούς που δεν είναι τύπου SARS παρουσιάζουν πιο σοβαρές κλινικές εικόνες. Τα κύρια κλινικά χαρακτηριστικά του COVID-19 φαίνονται παρόμοια με εκείνα των άλλων ανθρώπινων κορονοϊών. Ο SARS-CoV-2 γενικά συνδέεται με την άνω αναπνευστική οδό και υψηλά ιογενή φορτία στις εκκρίσεις του άνω αναπνευστικού. Αυτό μπορεί να εξελιχθεί σε SARI και σε κάποιες περιπτώσεις σε σύνδρομο οξείας αναπνευστικής δύσπνοιας (acute respiratory distress syndrome-ARDS) σε ηλικιωμένους και ασθενείς με υποκείμενα νοσήματα ή ανοσοκαταστολή.
Ο ρόλος της κυτταρικής και χυμικής επίκτητης ανοσίας
Μέχρι στιγμής, δεν υπάρχουν στοιχεία για ενεργοποίηση της κυτταρικής και της χυμικής επίκτητης ανοσίας σε άτομα που έχουν νοσήσει και θεραπευτεί από τον ιό COVID-19. Παρόλα αυτά υπάρχουν κάποια εξειδικευμένα εργαστήρια που ερευνούν την ανοσοαπόκριση σε αντιγονικούς επίτοπους οι οποίοι αναγνωρίζονται από Τ λεμφοκύτταρα με πρωτεΐνες CD8+ και CD4+, προσδιορίζοντας έτσι την πιθανότητα μιας κυτταρικής παρά χυμικής ανοσίας. Όπως γνωρίζουμε τα Τ λεμφοκύτταρα συνιστούν την κυτταρική επίκτητη ανοσοαπόκριση οπότε βρίσκονται τοπικά στα επιθηλιακά κύτταρα του αναπνευστικού συστήματος και όχι στο αίμα. Συνεπώς, ο SARS-CoV-2 θα μπορούσε να ενεργοποιήσει την κυτταρική επίκτητη ανοσία με Τ λεμφοκύτταρα. Ωστόσο υπάρχουν ασθενείς οι οποίοι μετά από μόλυνση με τον ιό παρουσιάζουν λεμφοπενία, οπότε η κυτταρική ανοσία καταστέλλεται. Επομένως υπάρχουν δύο σενάρια: είτε ενεργοποιείται η κυτταρική ανοσία και ο οργανισμός σκοτώνει τον ιό με ήπια ή χωρίς καθόλου συμπτώματα είτε προκαλείται ανοσοκαταστολή με αποτέλεσμα την να εξασθενείται η άμυνα του οργανισμού. Γενικά η έκθεση σε χαμηλό ιικό φορτίο του συγκεκριμένου ιού, έχει περισσότερες πιθανότητες να ενεργοποιήσει την ανοσοαπόκριση παρά μία υψηλή έκθεση, ενώ θα πρέπει να λάβουμε υπόψιν μας και την κατάσταση του ανοσοποιητικού συστήματος καθώς και υποκείμενα νοσήματα τα οποία θα μπορούσαν να επηρεάσουν τον ρυθμό πολλαπλασιασμού του ιού αλλά και την ανοσοαπόκριση. Επίσης, είναι πιθανό όταν η μόλυνση από τον ιό προέρχεται από ένα άτομο με ήπια συμπτώματα να ενεργοποιηθεί ευκολότερα η κυτταρική επίκτητη ανοσία παρά όταν προέρχεται από άτομο με σοβαρά συμπτώματα. Συνεπώς, με όλα αυτά τα στοιχεία συμπεραίνουμε πως οι δύο παράγοντες που παίζουν ρόλο στην πρόβλεψη της εξέλιξης της ασθένειας είναι η ηλικία και η ύπαρξη υποκείμενων νοσημάτων.